Naturalne reakcje skóry po zabiegach a faktyczne powikłania – jak je odróżnić
Fizjologiczne objawy gojenia po popularnych zabiegach
Każda ingerencja w skórę – nawet delikatna mezoterapia czy łagodny peeling – wywołuje reakcję organizmu. Tkanki muszą się zregenerować, a to oznacza, że pewien zakres zaczerwienienia, obrzęku czy tkliwości jest absolutnie prawidłowy. Kluczem jest rozróżnienie, co mieści się w normie, a co świadczy o powikłaniu po zabiegu estetycznym.
Po peelingach chemicznych (migdałowy, glikolowy, TCA w niskich stężeniach) klasyczne są: zaczerwienienie skóry, uczucie ściągnięcia, delikatne pieczenie oraz stopniowe złuszczanie po 2–3 dniach. Skóra może być wrażliwsza na dotyk i kosmetyki, ale objawy powinny się łagodzić, a nie narastać. W peelingach średniogłębokich i głębokich (wyższe stężenia TCA, fenol) oczekuje się mocniejszego rumienia, obrzęku i intensywnej, „płatowej” eksfoliacji – wszystko odbywa się jednak według wcześniej omówionego planu i pod ścisłą kontrolą lekarza.
Po mezoterapii igłowej czy mikronakłuwaniu pojawiają się liczne, punktowe ślady po wkłuciach. Skóra jest różowa lub lekko czerwona, widoczne mogą być drobne krwiaki, a przy dotyku czuć tkliwość. Standardowo te objawy zmniejszają się w ciągu 24–72 godzin, a niewielkie siniaki mogą utrzymać się do tygodnia. Skóra może wydawać się „szorstka” przez 1–2 dni.
Po wypełniaczach kwasu hialuronowego obrzęk okolicy zabiegowej jest niemal regułą, szczególnie w tak delikatnych rejonach jak usta i okolica podoczodołowa. Zasinienia, lekka asymetria związana z obrzękiem i uczucie „pełności” często są pierwszą reakcją. Zwykle maksymalny obrzęk przypada na 24–48 godzin po procedurze, a potem stopniowo maleje.
Po toksynie botulinowej większość osób nie ma widocznych śladów poza punktowymi nakłuciami, które znikają w ciągu kilku godzin. Czasem występuje subtelne zasinienie, lekkie bóle głowy pierwszego dnia lub uczucie „ciężkości” w miejscu działania toksyny – to przejściowa faza adaptacji mięśni.
Sygnały ostrzegawcze, których nie wolno ignorować
Choć umiarkowane dolegliwości są częścią procesu gojenia, istnieje grupa objawów, których nie należy tłumaczyć „normalną reakcją skóry”. To one podpowiadają, że doszło do powikłania po zabiegu estetycznym i konieczna jest szybka konsultacja.
Niepokój powinny wzbudzić:
- gwałtownie narastający ból, szczególnie pulsujący, nieproporcjonalny do rodzaju zabiegu, utrzymujący się mimo przyjęcia leków przeciwbólowych,
- głębokie ocieplenie i twardy obrzęk połączony z zaczerwienieniem, rozlewający się na sąsiednie okolice – to może być stan zapalny lub infekcja,
- zmiana koloru skóry na siną, szarą, porcelanowo bladą lub marmurkową (siateczkowaty wzór) – możliwy problem naczyniowy lub niedokrwienie tkanek,
- sączenie ropnej wydzieliny, nasilający się nieprzyjemny zapach, krosty w miejscu zabiegu,
- nagłe pogorszenie samopoczucia ogólnego: gorączka, dreszcze, uczucie osłabienia, kołatanie serca, duszność,
- objawy alergiczne: uogólniona pokrzywka, obrzęk ust, powiek, języka, trudności z oddychaniem.
Alarmujące jest również, gdy objawy, które miały stopniowo wygasać, wręcz przybierają na sile po 48–72 godzinach. Typowy scenariusz infekcji lub zaostrzonego stanu zapalnego to pozorna poprawa po zabiegu, a następnie nagłe, mocne zaognienie objawów po kilku dniach.
„Normalne” zaczerwienienie i obrzęk a objawy alarmowe
Zaczerwienienie fizjologiczne jest równomierne, obejmuje obszar, na którym wykonywano zabieg, i z czasem blednie. Skóra jest ciepła, ale nie piekąco gorąca. Obrzęk zwykle jest symetryczny, miękki, nie powoduje ostrego bólu przy lekkim ucisku. Tak wyglądają standardowe reakcje po peelingu, laserze frakcyjnym, mezoterapii czy wypełniaczach.
Objawy alarmowe dotyczą najczęściej sytuacji, gdy:
- zaczerwienienie ma nieregularne granice, rozszerza się, jest bardzo gorące i bolesne – kojarzy się to z infekcją lub silnym stanem zapalnym,
- obrzęk jest twardy, napięty, skóra błyszczy, ruch w okolicy jest ograniczony,
- pojawiają się pęcherze, ciemne strupy, fioletowo-brązowe plamy – obraz może sugerować oparzenie lub martwicę,
- zaczerwienienie przechodzi w sine lub szare przebarwienie – typowe dla niedokrwienia tkanek.
Mit często powtarzany przez pacjentów brzmi: „jak coś boli albo wygląda źle, to znaczy, że zabieg się nie przyjął”. W rzeczywistości ból czy obrzęk nie mówią nic o skuteczności zabiegu, a jedynie o reakcji tkanek. Bywa, że bardzo delikatny zabieg daje świetne efekty przy minimalnych dolegliwościach, a mocny – wymaga kilku dni dyskomfortu, ale kończy się dobrą poprawą. Z kolei silny ból może być sygnałem powikłania, a nie „dowodem, że działa”.
Pierwsze godziny po zabiegu a kolejne dni
Obserwacja swojej skóry w czasie jest jednym z najważniejszych narzędzi wczesnego wychwytywania problemów. Ogólna zasada: w pierwszych godzinach objawy mogą się nasilać (szczególnie obrzęk), ale w ciągu 24–72 godzin powinien pojawić się trend w stronę poprawy.
W pierwszych 2–4 godzinach po iniekcjach czy mikronakłuwaniu dominuje: świeży obrzęk, lekkie wycieki osocza, ciepło. Po dobie większość zaczerwienienia powinna się wyciszać, siniaki mogą przybierać bardziej wyraźny kolor, ale nie powinno być dramatycznego narastania bólu ani pojawiania się nowych, takich samych zmian w odległych miejscach.
W kolejnych dniach (3–7 dni) typowe jest:
- stopniowe wchłanianie obrzęku po wypełniaczach,
- zmiana koloru siniaków na żółto-zielony,
- szczyt złuszczania po peelingach chemicznych,
- ustalanie się pierwszych efektów botoksu.
Jeżeli po początkowej poprawie nagle następuje „druga fala” zaostrzenia – więcej bólu, silniejsze zaczerwienienie, wyraźne ocieplenie, pojawienie się treści ropnej – trzeba podejrzewać powikłanie i skontaktować się ze specjalistą.
Klasyfikacja powikłań po zabiegach estetycznych – od łagodnych po zagrażające zdrowiu
Powikłania wczesne i późne, miejscowe i ogólne
Powikłania po zabiegach estetycznych można porządkować w kilku prostych kategoriach, co ułatwia rozpoznanie, z czym ma się do czynienia i jakie jest ryzyko.
Ze względu na czas wystąpienia:
- wczesne – pojawiają się w trakcie zabiegu lub w ciągu pierwszych godzin–dni (reakcje alergiczne, infekcje ostre, powikłania naczyniowe, ostre oparzenia, silne obrzęki),
- późne – rozwijają się po tygodniach lub miesiącach (ziarniniaki po wypełniaczach, przewlekłe przebarwienia pozapalne, blizny przerosłe, biofilm, utrwalone asymetrie).
Ze względu na zasięg:
- miejscowe – dotyczą tylko obszaru zabiegowego (zakażenie skóry, martwica fragmentu tkanek, miejscowy obrzęk, blizna),
- ogólne – obejmują cały organizm (anafilaksja, ogólnoustrojowa reakcja na toksynę, sepsa, zaostrzenie choroby przewlekłej).
Już samo rozróżnienie, czy problem „trzyma się” miejsca zabiegu, czy wpływa na całe samopoczucie, pomaga w decyzji, czy wystarczy pilna wizyta w gabinecie, czy trzeba dzwonić po pogotowie.
Powikłania estetyczne a medyczne – dwie różne grupy problemów
Powikłania dzielą się także na estetyczne i medyczne. Oba typy są istotne, ale ich pilność jest różna.
Powikłania estetyczne to przede wszystkim:
- asymetria (np. jedna brew uniesiona wyżej po botoksie, jedna warga większa po wypełniaczu),
- grudki, wyczuwalne zgrubienia pod skórą,
- niepożądany kształt – „kaczorkowe” usta, zbyt wypukłe policzki,
- przebarwienia lub odbarwienia,
- blizny, poszerzone pory po niewłaściwie dobranych zabiegach.
Te problemy rzadko zagrażają zdrowiu, ale mogą być bardzo dokuczliwe psychicznie. Często da się je skorygować: rozpuszczeniem kwasu hialuronowego, dodatkowymi mikrodawkami toksyny, laseroterapią lub czasem… cierpliwym czekaniem, aż preparat się częściowo wchłonie.
Powikłania medyczne są potencjalnie groźne dla zdrowia lub życia:
- infekcje bakteryjne i wirusowe (np. róża, ropowica, reaktywacja opryszczki),
- martwica tkanek na skutek powikłań naczyniowych,
- reakcje alergiczne – od pokrzywki po wstrząs anafilaktyczny,
- ogólnoustrojowa toksyczność (skrajnie rzadko, np. przy nieprawidłowym użyciu botoksu),
- zaostrzenie chorób autoimmunologicznych, jeśli nie zebrano prawidłowego wywiadu.
Te sytuacje wymagają szybkiej reakcji lekarskiej, nieraz antybiotykoterapii, leków przeciwalergicznych lub hospitalizacji. Mit, że „to tylko zabieg estetyczny, co najgorszego może się stać?”, bywa niebezpieczny – powikłania są rzadkie, ale gdy już się pojawią, trzeba je traktować tak samo poważnie jak powikłania po każdej innej procedurze medycznej.
Jak długo po zabiegu może ujawnić się problem – orientacyjne okna czasowe
Większość pacjentów zakłada, że jeśli nic spektakularnego nie wydarzyło się w pierwszych 24–48 godzinach, jest już po sprawie. Tymczasem część powikłań ujawnia się znacznie później.
| Rodzaj powikłania | Typowy czas pojawienia się | Przykład zabiegu |
|---|---|---|
| Ostry obrzęk, ból, krwawienie | w trakcie zabiegu – 24 h | wypełniacze, mezoterapia, laser |
| Infekcja miejscowa | 2–7 dni po zabiegu | mikronakłuwanie, wypełniacze, peelingi |
| Powikłania naczyniowe (niedokrwienie) | natychmiast – kilka godzin | wypełniacze, nici liftingujące |
| Przebarwienia pozapalne | 1–8 tygodni | peelingi, lasery, oparzenia |
| Ziarniniaki, biofilm po wypełniaczach | tygodnie – miesiące | wypełniacze kwasu hialuronowego |
Stąd mit: „jeśli minęły dwie doby i nic się nie dzieje, to już mam spokój”, bywa zwodniczy. Przebarwienia po agresywnym peelingu czy nieprawidłowej ekspozycji na słońce mogą pojawić się dopiero po kilku tygodniach. Ziarniniaki i przewlekłe guzki w miejscu wypełniaczy także rodzą się powoli, jako reakcja organizmu na ciało obce lub przewlekły stan zapalny.

Najczęstsze powikłania po wypełniaczach kwasu hialuronowego – jak wyglądają i co robić
Obrzęk, zasinienia i grudki – kiedy są normą, a kiedy powodem do niepokoju
Wypełniacze na bazie kwasu hialuronowego są jednymi z najpopularniejszych zabiegów w medycynie estetycznej, ale również jednymi z częstszych źródeł powikłań. Z wielu problemów pacjenci mylą jednak zwykłą reakcję po iniekcji z prawdziwym powikłaniem.
Bezpośrednio po zabiegu umiarkowany obrzęk, tkliwość i drobne siniaki są właściwie standardem. Skóra została naruszona igłą lub kaniulą, w okolicy gromadzi się płyn, część naczynek pęka – organizm reaguje stanem zapalnym „naprawczym”. Taki obrzęk zwykle jest symetryczny, miękki, zmniejsza się po schłodzeniu i odpoczynku, a z dnia na dzień stopniowo ustępuje. Siniaki natomiast zmieniają kolor, „schodzą” w dół z grawitacją i znikają w ciągu 7–14 dni.
Niepokoić powinien obrzęk, który narasta, zamiast się wyciszać, jest nierówny, bardzo bolesny lub połączony z gorączką i złym samopoczuciem – to może być sygnał infekcji. Podobnie grudki: niewielkie, miękkie zgrubienia wyczuwalne palcem, które pojawiają się tuż po zabiegu, często wynikają z nierównomiernego rozłożenia preparatu i zwykle dają się delikatnie „rozmasować” przez lekarza lub same się wyrównują. Natomiast twarde, bolesne, czerwone guzki, zwłaszcza pojawiające się po kilku tygodniach, wymagają pilnej kontroli – mogą świadczyć o stanie zapalnym, biofilmie lub reakcji typu ziarniniakowego.
Do gabinetów trafiają często osoby przekonane, że „wypełniacz się nie przyjął, bo zeszła opuchlizna”. To mit: efekt docelowy widzimy dopiero wtedy, gdy obrzęk ustąpi, a tkanki „ułożą” się wokół preparatu. Rzeczywisty problem zaczyna się wtedy, gdy zamiast wygładzenia pojawia się nieregularna, wyczuwalna linia lub przemieszczenie preparatu – np. w okolicy doliny łez tworzy się widoczna pod światło „wałeczkowata” struktura. W takich sytuacjach korekta (czasem z użyciem hialuronidazy) jest lepszym pomysłem niż próby „rozbijania” grudek w domu.
Dobry test dla pacjenta: jeśli zmiana jest miękka, niebolesna, stopniowo maleje i skóra nad nią wygląda zdrowo – zwykle można spokojnie poczekać kilka dni i skonsultować się planowo. Jeżeli natomiast dochodzi do nasilenia bólu, skóra robi się coraz bardziej napięta, ciepła, pojawia się wyraźne zaczerwienienie lub sinienie – nie ma sensu liczyć, że „samo się rozchodzi”. Trzeba zgłosić się do specjalisty, a w razie objawów ogólnych (gorączka, dreszcze, złe samopoczucie) nawet na ostry dyżur.
Rozróżnienie między typową reakcją pozabiegową a faktycznym powikłaniem nie wymaga medycznego wykształcenia, tylko czujnej obserwacji i odrobiny wiedzy. Jeżeli coś budzi wątpliwości, lepiej zadać jedno pytanie za dużo swojemu lekarzowi niż w milczeniu przeczekiwać rozwijający się problem. Dzięki temu większość nieprawidłowości da się wychwycić wcześnie i opanować, zanim przerodzą się w trwały defekt lub zagrożenie zdrowia.
Zaburzenia ukrwienia i martwica – najgroźniejsze powikłanie po wypełniaczach
Wśród wszystkich niepożądanych reakcji po kwasie hialuronowym jedno powikłanie jest szczególnie niebezpieczne – zaburzenia ukrwienia tkanek prowadzące do martwicy. Może do nich dojść, gdy preparat zostanie podany do naczynia krwionośnego lub mocno je uciśnie od zewnątrz, blokując dopływ krwi do danej okolicy.
Typowe wczesne objawy niedokrwienia to:
- nagły, silny ból w trakcie zabiegu lub tuż po nim – inny niż „normalne” kłucie igłą, często palący czy rozrywający,
- bladnięcie skóry w obszarze zabiegowym lub w strefie, do której „odpływa” krew z danego naczynia,
- następnie niestandardowe zasinienie, marmurkowaty wzór skóry (tzw. livedo),
- ochłodzenie danego fragmentu twarzy przy porównaniu z drugą stroną,
- nasilający się obrzęk połączony z bólem, a nie tylko „ciężkością” tkanek.
Mit, z którym pacjenci często przychodzą po czasie: „to pewnie tylko siniak, samo się wchłonie”. Siniak nie boli dramatycznie i nie powoduje bladości skóry przed zasinieniem, a przy ucisku nie daje tak ostrego dyskomfortu. Jeżeli pojawia się wyraźny ból z towarzyszącym blaknięciem lub nietypowym marmurkowatym sinieniem – to sygnał alarmowy, nie kosmetyczny problem.
W takiej sytuacji nie ma sensu stosować domowych sposobów. Trzeba działać natychmiast – najlepiej wrócić do gabinetu, w którym wykonywany był zabieg, lub udać się do najbliższego miejsca, gdzie lekarz ma dostęp do hialuronidazy i zna protokoły postępowania w powikłaniach naczyniowych. Czas ma tu ogromne znaczenie: im szybciej uwolni się naczynie, tym większa szansa, że tkanki w pełni się zregenerują i nie dojdzie do trwałej martwicy.
Zaniedbane niedokrwienie może w ciągu godzin–dni przekształcić się w ciemne, bolesne strupy, a później w blizny i ubytki skóry. To już etap, na którym leczenie jest znacznie trudniejsze, wymaga długiej rekonwalescencji i często zabiegów naprawczych.
Reakcje nadwrażliwości, obrzęk późny i biofilm – gdy organizm „walczy” z wypełniaczem
Kwas hialuronowy jest substancją z natury biokompatybilną, ale sposób jego usieciowania i dodatki technologiczne mogą prowokować reakcje nadwrażliwości. Pacjenci często mylą je z „przedłużoną opuchlizną”, licząc, że organizm „w końcu się przyzwyczai”. Tymczasem przeciągający się stan zapalny wokół wypełniacza to nie jest norma.
Na problem wskazują szczególnie:
- utrzymujący się miesiącami, miękki obrzęk w miejscu podania, często z niewielką tkliwością,
- nawracające zaostrzenia – raz miejsce wygląda prawie normalnie, innym razem „puchnie” bez jasnej przyczyny (infekcja, stres, zabieg dentystyczny mogą być iskrą zapłonową),
- guzki, które nie są twarde jak kamyk, ale w dotyku przypominają „zgalaretowaciałą” tkankę, czasem z lekkim ociepleniem skóry.
Do tego dochodzi problem tzw. biofilmu – cienkiej, przewlekłej warstwy bakterii „ukrytych” na powierzchni wypełniacza. Nie daje ona klasycznego obrazu ostrej infekcji z wysoką gorączką, ale powoduje utrzymujący się, podrażniony wygląd skóry, okresowe zaczerwienienia i bolesność. Mit, że „jakby była infekcja, to bym miałam/miał 40°C gorączki”, skutecznie opóźnia wizytę u lekarza. W przewlekłych zakażeniach temperatury często nie ma wcale, a jedynym tropem są lokalne objawy i „dziwne” guzki pojawiające się po miesiącach od zabiegu.
Rozwiązaniem bywa połączenie kilku kroków: miejscowego lub ogólnego leczenia przeciwzapalnego, dobranej antybiotykoterapii, a przede wszystkim rozpuszczenia wypełniacza hialuronidazą. Dla wielu osób to trudna decyzja („skoro tyle za to zapłaciłam/em…”), ale utrzymywanie w ciele materiału, który stale prowokuje układ odpornościowy, nie ma sensu. Lepiej wycofać się z nieudanego efektu i wrócić do planu zabiegowego dopiero po całkowitym wygojeniu.
Powikłania po toksynie botulinowej – na co uważać i kiedy reagować szybko
Opadnięta powieka, asymetryczny uśmiech – co jest odwracalne, a co wymaga pilnej pomocy
Toksyna botulinowa (botoks) jest jednym z bezpieczniejszych narzędzi w medycynie estetycznej, ale jej działanie na mięśnie oznacza, że główne powikłania mają charakter funkcjonalny, a nie zapalny. Najczęściej dotyczą nie samej skóry, lecz mimiki i ustawienia struktur twarzy.
Do najczęstszych nieprawidłowości należą:
- opadnięcie powieki (ptoza) – jedno oko wygląda „ciężej”, powieka częściowo przysłania źrenicę, pacjent próbuje kompensować to unoszeniem brwi,
- opadająca brew – twarz nabiera „smutnego” wyrazu, górna powieka sprawia wrażenie nadmiaru skóry,
- asymetryczny uśmiech – jeden kącik ust unosi się słabiej lub w ogóle nie reaguje, dolna warga „ucieka” na bok,
- nadmiernie „zamrożone” czoło – brak możliwości wykonania jakiegokolwiek ruchu, co wielu osobom przeszkadza bardziej niż same zmarszczki.
Większość takich zaburzeń to skutek nieco odmiennej reakcji mięśni niż założona – toksyna działa zgodnie z mechanizmem, ale rozkłada się w tkankach inaczej, niż przewidywał lekarz. Dobra wiadomość: są odwracalne, bo organizm stopniowo odbudowuje przewodnictwo nerwowo-mięśniowe. Zła – trzeba na to czasu, zwykle od kilku tygodni do kilku miesięcy.
Kluczowe pytanie brzmi: kiedy to sytuacja wymagająca pilnej konsultacji? Zwykła asymetria brwi czy lekkie opadnięcie kącika ust najczęściej nie wymaga natychmiastowej interwencji. Wizyta kontrolna w ciągu 1–2 tygodni wystarcza, aby ocenić, czy możliwe jest wyrównanie efektu dodatkowymi mikrodawkami w innych miejscach lub po prostu spokojne przeczekanie.
Natomiast szybka reakcja jest wskazana, jeśli:
- opadnięciu powieki towarzyszy podwójne widzenie, nagłe bóle głowy, trudności w poruszaniu gałką oczną – to wymaga pilnej diagnostyki neurologicznej/okulistycznej, nie tylko korekty kosmetycznej,
- po botoksie w okolicy żwaczy czy szyi pojawia się trudność w żuciu, przełykaniu lub mówieniu,
- dochodzi do nagłej, znacznej asymetrii twarzy, która zmienia się z dnia na dzień i łączy się z innymi objawami neurologicznymi (osłabienie kończyn, zawroty głowy).
Toksyna w dawkach stosowanych estetycznie nie powinna dawać takich ogólnych objawów – jeśli jednak się pojawiają, nie wolno zakładać, że „to tylko botoks”. Czasem w tym samym czasie rozwija się zupełnie inny, poważniejszy problem medyczny (np. udar), a zabieg staje się niefortunnym zbiegiem okoliczności, który odciąga uwagę od prawdziwego źródła kłopotów.
Objawy ogólne po toksynie – kiedy to „normalne”, a kiedy niebezpieczne
Część pacjentów po pierwszym zabiegu z toksyną botulinową zauważa u siebie ból głowy, uczucie ciężkości czoła, lekkie zmęczenie. To zwykle przejściowa reakcja organizmu na ingerencję i sam fakt wstrzyknięć, nie na samą neurotoksynę. U wielu osób mija w ciągu 1–3 dni, maksymalnie tygodnia.
Niepokój powinny budzić jednak sytuacje, w których po kilku–kilkunastu godzinach lub dniach od zabiegu występują:
- rozlane osłabienie mięśni, nie tylko w miejscu zabiegu, ale także np. w kończynach,
- trudności w oddychaniu, uczucie braku powietrza w spoczynku,
- zaburzenia mowy, połknięcia lub nagłe opadanie powiek obustronnie,
- wysoka gorączka, dreszcze, objawy ogólne nieproporcjonalne do „zwykłego” stresu po zabiegu.
Takie objawy są skrajnie rzadkie po prawidłowo przeprowadzonych zabiegach, ale jeśli się pojawią, traktuje się je jak potencjalnie groźne. Nie ma sensu doszukiwać się w nich „typowego skutku ubocznego botoksu” – wymagają natychmiastowej konsultacji lekarskiej i często diagnostyki szerszej niż tylko estetycznej.
Mit, który nadal funkcjonuje: „botoks może spłynąć po krwi i porazić całe ciało”. Toksyna botulinowa podawana w małych dawkach miejscowo wiąże się w okolicy podania i nie krąży w sposób dowolny po organizmie. Dlatego kiedy pojawiają się uogólnione objawy neurologiczne, lekarz musi brać pod uwagę także inne scenariusze niż tylko działanie preparatu – tym bardziej nie wolno takich znaków bagatelizować.
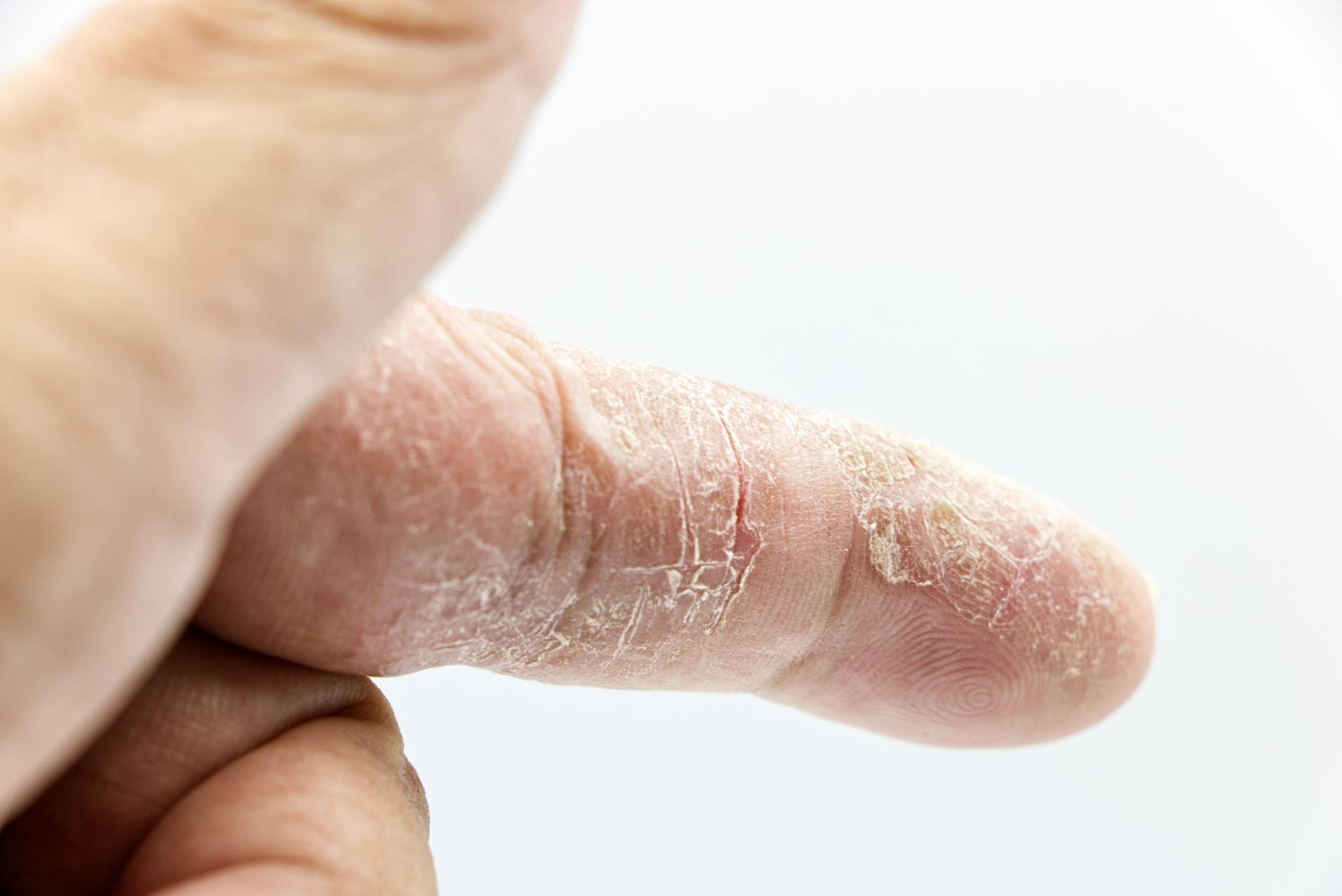
Zabiegi laserowe, peelingi chemiczne i mikronakłuwanie – kiedy zaczerwienienie to już sygnał alarmowy
Typowa reakcja pozabiegowa skóry – jak powinna wyglądać regeneracja
Po zabiegach frakcyjnych laserowych, głębszych peelingach czy mikronakłuwaniu skóra najpierw czerwienieje, puchnie, piecze. To oczekiwane konsekwencje kontrolowanego uszkodzenia, które ma pobudzić ją do odnowy. W zależności od intensywności procedury, taki stan utrzymuje się:
- po lekkich, powierzchownych peelingach – 1–3 dni,
- po zabiegach średniogłębokich i mikronakłuwaniu – zwykle 3–7 dni,
- po mocnych laserach frakcyjnych i peelingach głębokich – nawet 10–14 dni z wyraźnym rumieniem i złuszczaniem.
W typowym przebiegu zaczerwienienie z dnia na dzień stopniowo blednie, pieczenie przechodzi w uczucie suchości, a następnie skóra się złuszcza – czasem płatami, czasem jak drobny „pył”. Całość przypomina gojenie się intensywnej opalenizny, tylko bardziej kontrolowane.
Złotą zasadą jest, że skóra może wyglądać źle, ale ma z każdym dniem wyglądać lepiej. Jeśli zamiast tego po chwilowej poprawie stan znów się zaostrza – rumień przybiera na sile, pojawia się nowe sączenie, bolesność, strupy stają się grubsze – to już nie jest standardowy przebieg regeneracji.
Kiedy zaczerwienienie, ból lub wysięk świadczą o powikłaniu
Najczęstsze problemy po zabiegach ablacyjnych i mikronakłuwaniu to infekcje i oparzenia. Łatwo je przeoczyć, zwłaszcza gdy pacjent zakłada, że „po prostu tak ma być, bo zabieg był mocny”. Kilka objawów powinno natychmiast zapalić czerwoną lampkę:
- narastające zaczerwienienie po okresie wstępnej poprawy, szczególnie jeśli skóra jest wyraźnie cieplejsza niż okolica niepoddana zabiegowi,
- ropny lub żółtawy wysięk, pojawienie się pęcherzy wypełnionych płynem,
- silny, pulsujący ból, a nie tylko pieczenie czy ściągnięcie,
- grube, ciemne strupy, które obejmują duże obszary skóry i z dnia na dzień stają się bardziej rozległe,
- towarzysząca gorączka, dreszcze, złe samopoczucie.
To już nie jest tylko „skóra po laserze”. Taki obraz sugeruje infekcję bakteryjną, oparzenie głębszych warstw skóry albo jedno i drugie. Tutaj domowe kremy łagodzące nie wystarczą – konieczna bywa antybiotykoterapia, odpowiednie opatrunki, a czasem leczenie blizn na późniejszym etapie.
Częstym, bagatelizowanym problemem jest też reaktywacja opryszczki po zabiegach w okolicy ust, policzków czy nosa. Jeżeli pacjent ma w wywiadzie „zimno” na wargach, a po mocnym peelingu lub laserze pojawia się pieczenie, swędzenie i typowe pęcherzyki – trzeba jak najszybciej wdrożyć leczenie przeciwwirusowe. Nieleczona opryszczka na „gołej”, dopiero co złuszczonej skórze może zająć rozległe obszary i pozostawić przebarwienia lub blizny.
Mit, który często uspokaja pacjentów na własną szkodę: „im mocniej piecze i im bardziej czerwone, tym lepiej zadziałał laser/peeling”. W rzeczywistości silny ból, gorąco bijące od skóry i uczucie „palącej maski” po kilku dniach od zabiegu to raczej sygnał przeciążenia tkanek albo wręcz oparzenia. Skutkiem może być nie poprawa struktury skóry, ale trwały rumień, przebarwienia, blizny zanikowe lub przerostowe.
Niepokoić powinny również objawy świadczące o zaburzeniach gojenia: skóra, która po 10–14 dniach nadal jest żywoczerwona, lśniąca, bardzo wrażliwa na dotyk, a każdy krem szczypie jak spirytus, jest sygnałem, że bariera ochronna nie odbudowuje się prawidłowo. Jeśli dodatkowo pojawiają się nieregularne, ciemniejsze plamy lub białe odbarwienia, trzeba jak najszybciej skonsultować się ze specjalistą, aby ograniczyć ryzyko utrwalonych przebarwień pozapalnych lub odbarwień.
Kolejny, rzadziej omawiany problem to nadmierne bliznowacenie, zwłaszcza u osób z predyspozycją do bliznowców lub przerostowych blizn. Jeśli po zabiegu w miejscach gojenia pojawiają się zgrubiałe, twarde, różowo-czerwone wysepki, które z czasem zamiast się spłaszczać – rosną i swędzą – nie jest to „normalne zgrubienie skóry po laserze”. W takiej sytuacji potrzebna jest kontrola u lekarza, bo wcześnie włączone leczenie (maści, iniekcje sterydowe, silikonowe opatrunki) potrafi znacząco ograniczyć nasilenie bliznowacenia.
W praktyce najwięcej szkody robi zwlekanie „aż samo przejdzie” – pacjenci pojawiają się w gabinecie dopiero, gdy zmiany są już utrwalone i wymagają długotrwałej terapii. Tymczasem większość powikłań po zabiegach laserowych, peelingach i mikronakłuwaniu da się złagodzić lub całkiem odwrócić, jeśli zareaguje się w pierwszych dniach, a nie po kilku tygodniach eksperymentów z domową pielęgnacją i radami z forów.
Rozsądne podejście sprowadza się do jednego: obserwować skórę, ufać swoim odczuciom i nie bać się zadawać pytań osobie wykonującej zabieg. Jeśli coś budzi niepokój – ból, wygląd, tempo gojenia – lepiej wykonać jeden nieplanowany telefon lub wizytę kontrolną za dużo, niż zignorować pierwsze sygnały powikłań i mierzyć się później z ich konsekwencjami miesiącami.
Najczęściej zadawane pytania (FAQ)
Jak odróżnić normalną reakcję skóry po zabiegu od powikłania?
Po większości zabiegów estetycznych typowe są: zaczerwienienie, lekki obrzęk, tkliwość przy dotyku, czasem drobne siniaki czy uczucie ściągnięcia skóry. Te objawy powinny być raczej równomierne, ograniczone do miejsca zabiegu i stopniowo słabnąć w ciągu 24–72 godzin. Przykład: po mezoterapii małe punkciki po wkłuciach i delikatna „szorstkość” skóry przez 1–2 dni mieszczą się w normie.
Powikłanie podejrzewamy, gdy ból jest silny, pulsujący, obrzęk bardzo twardy, zaczerwienienie gorące i rozlewające się na sąsiednie okolice albo gdy skóra zmienia kolor na siny, szary czy marmurkowy. Mit brzmi: „im bardziej boli, tym lepiej działa zabieg”. Rzeczywistość jest taka, że silny ból częściej oznacza problem niż „rewelacyjny efekt”.
Ile powinno utrzymywać się zaczerwienienie i obrzęk po zabiegach estetycznych?
Po delikatnych peelingach czy mezoterapii zaczerwienienie zwykle słabnie w ciągu 24–48 godzin, a obrzęk ustępuje maksymalnie do 2–3 dni. Po wypełniaczach (szczególnie w ustach) wyraźny obrzęk może utrzymywać się 3–5 dni, przy czym największy jest zwykle w ciągu pierwszych 24–48 godzin. Siniaki po iniekcjach potrafią być widoczne nawet tydzień, zmieniając kolor na zielono–żółty.
Niepokoi sytuacja, gdy po wstępnej, lekkiej poprawie objawy znów się zaostrzają: obrzęk rośnie, rumień staje się bardzo intensywny, skóra jest mocno gorąca i bolesna, pojawia się wysięk ropny. To scenariusz typowy dla infekcji lub silnego stanu zapalnego i wymaga konsultacji ze specjalistą.
Jak wygląda niebezpieczna reakcja po wypełniaczu z kwasem hialuronowym?
Podstawowe, spodziewane objawy to: obrzęk, lekka asymetria wynikająca z opuchlizny, uczucie „pełności” i drobne siniaki. Skóra nad miejscem podania jest ciepła, ale nie parzy, a ból jest raczej umiarkowany i ustępuje po zwykłym leku przeciwbólowym.
Do pilnej konsultacji (a czasem na ostry dyżur) kwalifikują: nagły, silny ból narastający mimo leków, skóra staje się szara, sina lub marmurkowa, pojawia się twardy, napięty obrzęk i zaburzenia czucia. To mogą być objawy niedokrwienia tkanek lub martwicy. Popularny mit mówi, że „gruba warstwa wypełniacza = lepszy i trwalszy efekt”. W rzeczywistości przeładowanie tkanek wypełniaczem zwiększa ryzyko ucisku naczyń i powikłań naczyniowych.
Kiedy po zabiegu estetycznym trzeba natychmiast jechać na pogotowie?
Bez zwlekania zgłoś się na SOR lub wezwij pogotowie, jeśli po zabiegu pojawią się: trudności z oddychaniem, świszczący oddech, uczucie „zamykania się” gardła, nagły obrzęk ust, języka lub powiek, uogólniona pokrzywka, gorączka z dreszczami, silne osłabienie, kołatanie serca czy ból w klatce piersiowej. To może być ciężka reakcja alergiczna lub początek uogólnionej infekcji.
Alarmujące są też gwałtownie narastający ból w miejscu zabiegu połączony z nietypową zmianą koloru skóry (siny, szary, marmurkowy), szczególnie po podaniu wypełniacza. W takiej sytuacji liczy się każda godzina – samodzielne „obserwowanie, czy przejdzie” jest ryzykowne.
Czy po każdym zabiegu estetycznym trzeba brać antybiotyk lub leki przeciwzapalne?
Nie. Większość zabiegów estetycznych przebiega bez konieczności profilaktycznego stosowania antybiotyku. Standardowe zaczerwienienie, obrzęk czy lekki ból po zabiegu nie są wskazaniem do „osłony antybiotykowej”. O tym, czy lek jest potrzebny, decyduje lekarz na podstawie obrazu klinicznego i obciążających chorób.
Samodzielne sięganie po antybiotyk „na wszelki wypadek” bardziej szkodzi niż pomaga i może maskować wczesne objawy poważniejszego powikłania. Jeśli po kilku dniach od zabiegu pojawia się ropna wydzielina, nasilający się rumień, mocne ocieplenie skóry i pogorszenie samopoczucia ogólnego, wtedy konsultacja lekarska jest konieczna – także po to, by ewentualny antybiotyk dobrać celowanie.
Czy asymetria po botoksie lub wypełniaczach zawsze oznacza powikłanie?
Niewielka, przejściowa asymetria jest częsta, szczególnie w pierwszych dniach po zabiegach iniekcyjnych. Po botoksie mięśnie potrzebują czasu, by się „ułożyć”, więc przez 7–14 dni brwi czy kąciki ust mogą pracować nieco inaczej. Po wypełniaczach obrzęk jednej strony twarzy bywa większy, co też daje wrażenie nierówności.
Jeśli po okresie wyjściowym (zwykle 2–3 tygodnie) asymetria nadal jest wyraźna lub się nasila, warto zgłosić się do wykonującego zabieg. Często można ją skorygować małą dawką toksyny lub niewielką ilością wypełniacza, rzadziej – rozpuszczeniem nadmiaru preparatu. Mit: „jak wyszło krzywo, to już tak zostanie”. Rzeczywistość: większość asymetrii można wyrównać, o ile zostanie właściwie oceniona i omówiona z pacjentem.
Jak samodzielnie obserwować skórę po zabiegu, żeby szybko wychwycić powikłania?
W pierwszych dniach po zabiegu zwracaj uwagę przede wszystkim na trend: czy zaczerwienienie, obrzęk i ból stopniowo maleją, czy przeciwnie – po 48–72 godzinach nagle narastają. Sprawdź, czy skóra jest ciepła, ale nie „parzy”, czy nie pojawiają się nowe ogniska rumienia daleko od miejsca zabiegu oraz czy nie ma sączenia ropnej wydzieliny lub nieprzyjemnego zapachu.
Pomaga też robienie prostych zdjęć codziennie o podobnej porze i w tym samym świetle – łatwiej wtedy ocenić, czy zmiany rzeczywiście się cofają, czy tylko „wydaje się gorzej”. Jeśli cokolwiek budzi niepokój, lepiej skontaktować się z gabinetem z opisem objawów i zdjęciem niż szukać uspokajających odpowiedzi na forach.
Najważniejsze wnioski
- Fizjologiczne objawy po zabiegach (zaczerwienienie, umiarkowany obrzęk, tkliwość, lekki ból, złuszczanie) są przewidywalne, dotyczą obszaru zabiegu i z czasem słabną – ich nasilenie zależy od rodzaju procedury (łagodny peeling vs głęboki peeling, mezoterapia vs wypełniacze).
- Mit: „Im bardziej boli i puchnie, tym lepszy efekt”. Rzeczywistość: stopień bólu i obrzęku nie świadczy o skuteczności zabiegu, a jedynie o reakcji tkanek; silny, narastający ból może wręcz oznaczać powikłanie.
- Sygnałami ostrzegawczymi są m.in. gwałtownie narastający, pulsujący ból, twardy i gorący obrzęk, ropna wydzielina, nieprzyjemny zapach, gorączka, dreszcze czy objawy alergii (obrzęk ust, języka, trudności z oddychaniem) – przy takich objawach trzeba pilnie skontaktować się ze specjalistą.
- Niepokój powinny budzić także zmiany koloru skóry: sina, szara, porcelanowo blada, marmurkowa lub fioletowo-brązowa barwa, a także pojawienie się pęcherzy i ciemnych strupów, ponieważ może to świadczyć o niedokrwieniu, oparzeniu lub rozpoczynającej się martwicy tkanek.
- Różnica między „normalnym” a alarmowym zaczerwienieniem i obrzękiem polega na ich charakterze: fizjologiczne są równomierne, miękkie i stopniowo maleją; niepokojące – nieregularne, bardzo gorące, bolesne, rozszerzające się, z twardym, napiętym obrzękiem i ograniczeniem ruchu.